Les fractures de la main
Introduction :
Les fractures des os de la main sont très diverses et variées, le chirurgien va les définir selon la zone de l’os fracturé, la complexité du trait de fracture et son aspect radiologique. Bien sûr de nombreux traumatismes sont responsables de fractures multiples des os de la main.
Les fractures des os de la main surviennent le plus souvent suite à des traumatismes par chute, choc ou écrasement. Plus rarement elles se produisent après un choc minime ou sans traumatisme sur un os pathologique (fragilisé par une tumeur osseuse). La plus fréquente de ces tumeurs est le chondrome qui est une tumeur bénigne fragilisant l’os au fil des années .
Diagnostic :
Le traumatisme initial est souvent évocateur. On recherchera cliniquement une inflammation, une déformation, un hématome, une impotence fonctionnelle et surtout une douleur élective à la palpation de l’os. L’examen clinique permettra de décider quels clichés radiologiques réaliser.
Le plus souvent de simples radiographies suffisent à faire le diagnostic. Dans quelques cas particuliers on demandera la réalisation d’un scanner ou d’une IRM afin de préciser l’aspect d’une fracture ou pour compléter le bilan avant une intervention.
- Ouverture cutanée ? oui => chirurgie
- Déplacement = si la fracture est déplacée => chirurgie, ou réduction au bloc (enfants)
- Stabilité du foyer de fracture. Instable => chirurgie
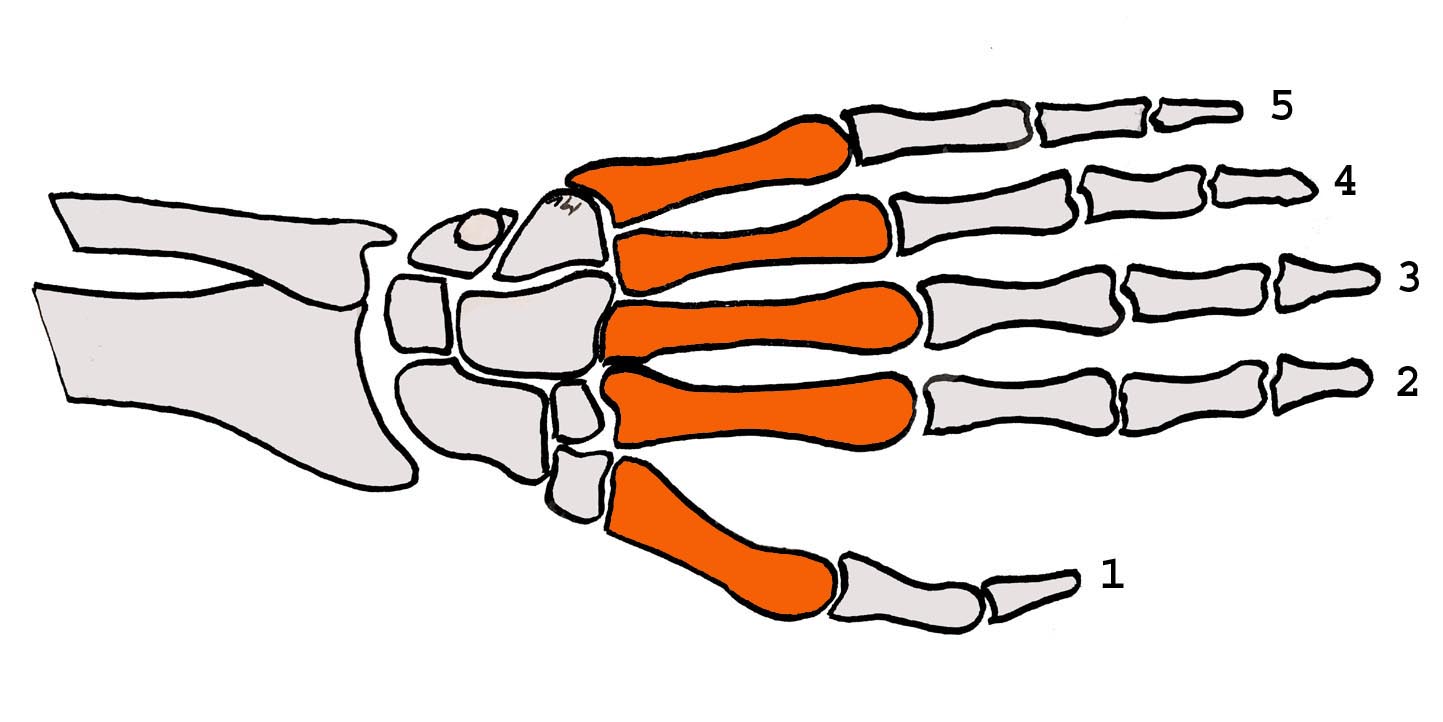
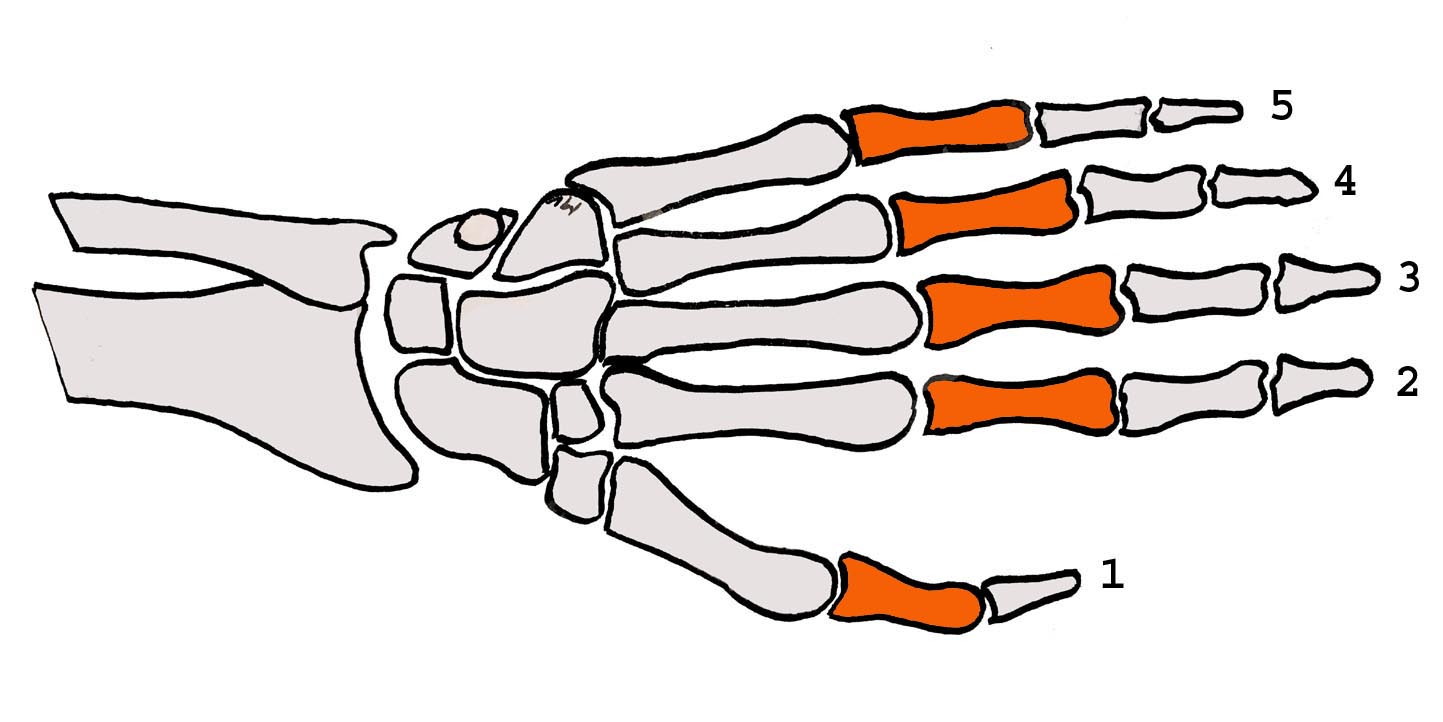
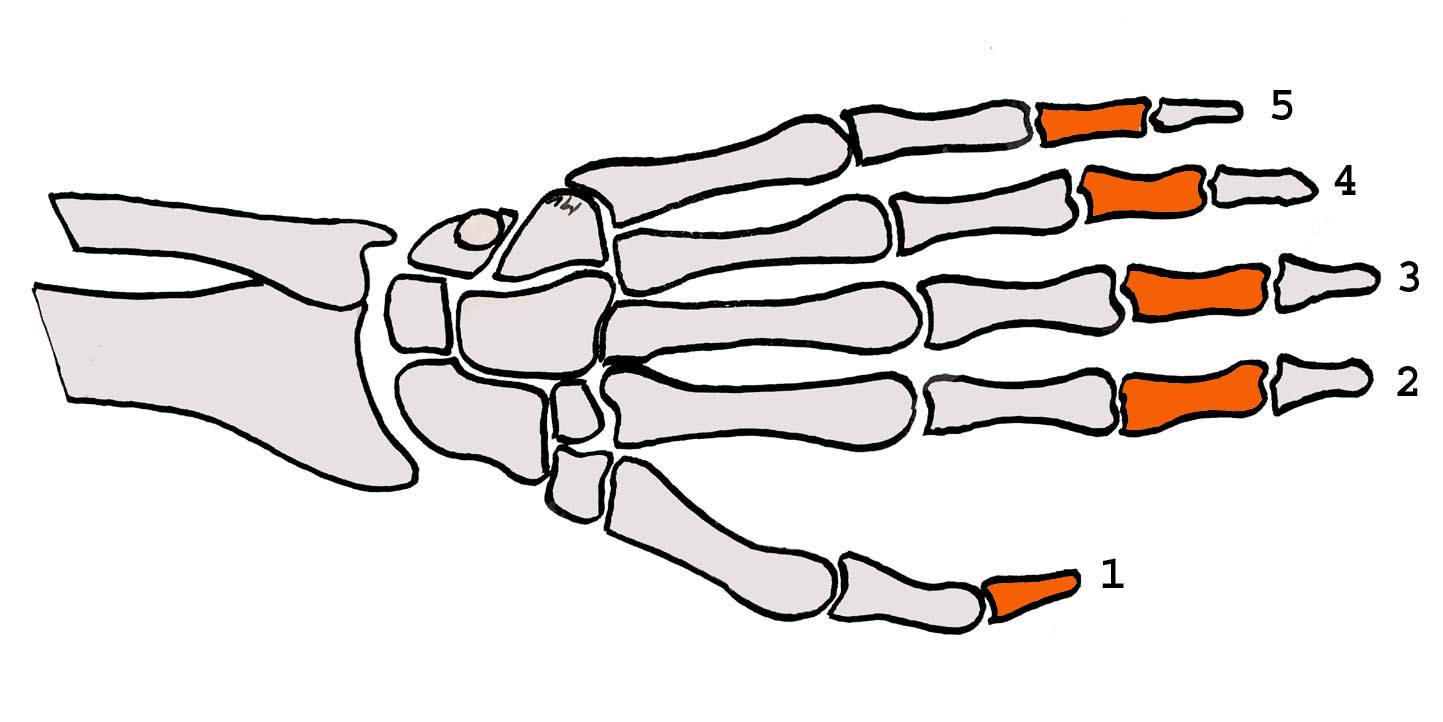
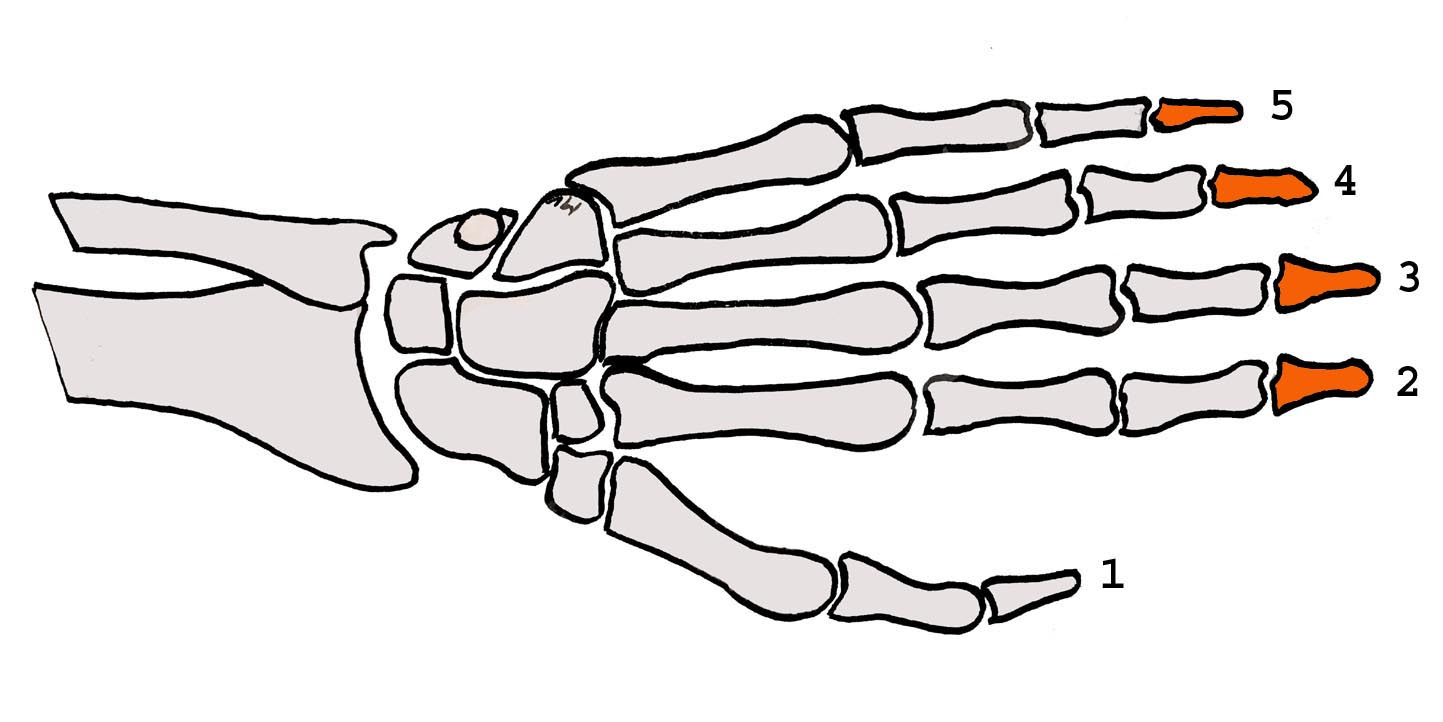
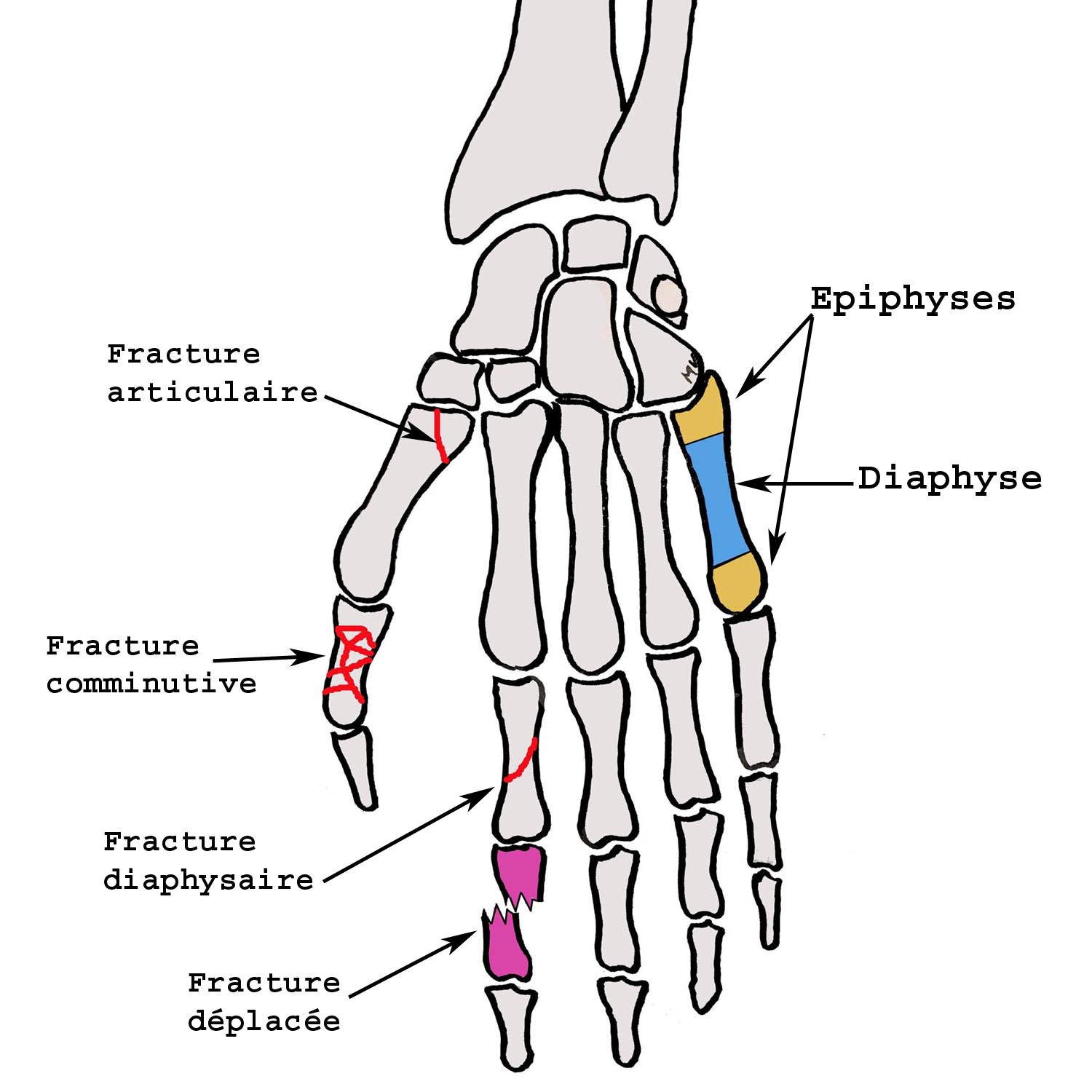
- Localisation sur l’os : diaphyse (partie médiane) / épiphyse (fracture articulaire).
- Complexité : trait simple ou trait complexe et comminutif. Fracture incomplète.
- Trajet du trait de fracture : transversal, oblique, spiroïde.
Certains critères sont informatifs : localisation, trajet de la fracture sur l’os et complexité du trait de fracture.
D’autres critères permettent de poser l’indication opératoire : déplacement, instabilité, ouverture cutanée.
Traitement des fractures de la main :
- Types de traitement : fonctionnel / orthopédique / chirurgical.
Fonctionnel = pas de chirurgie ou d’immobilisation, c’est le cas pour les fractures stables, incomplètes. Tout l’intérêt est de garder la mobilité pendant la période de consolidation afin d’éviter l’apparition d’un enraidissement qui nécessite de la rééducation. On demande tout de même au patient d’arrêter les sports ou situations à risque de traumatisme qui pourraient entrainer un déplacement de la fracture.
Orthopédique = immobilisation du foyer de fracture par un plâtre ou une résine pour une durée de 1 mois à 1 mois et demi selon le type de fracture. Il est nécessaire d’immobiliser les articulations au dessus et en dessous de l’os fracturé.
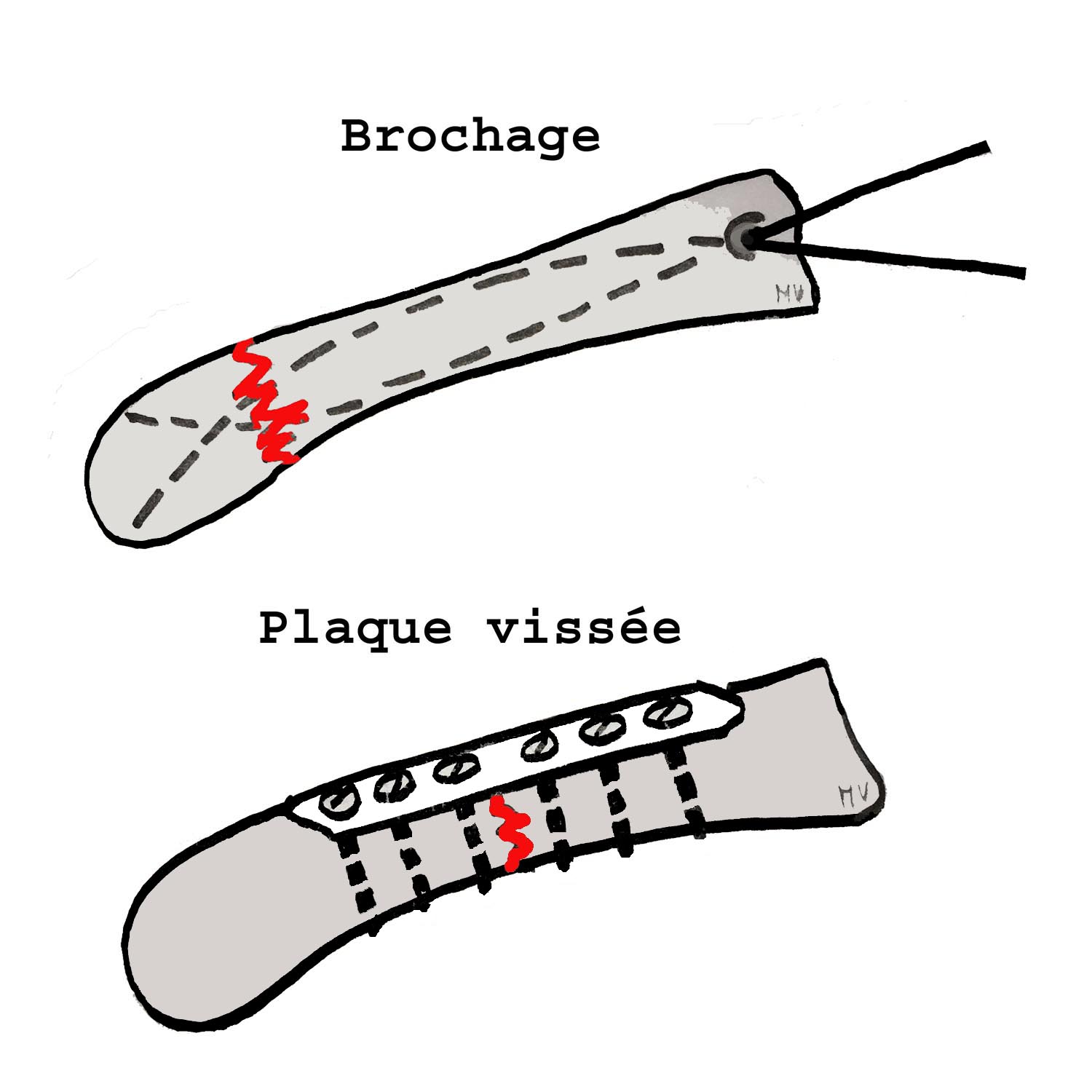
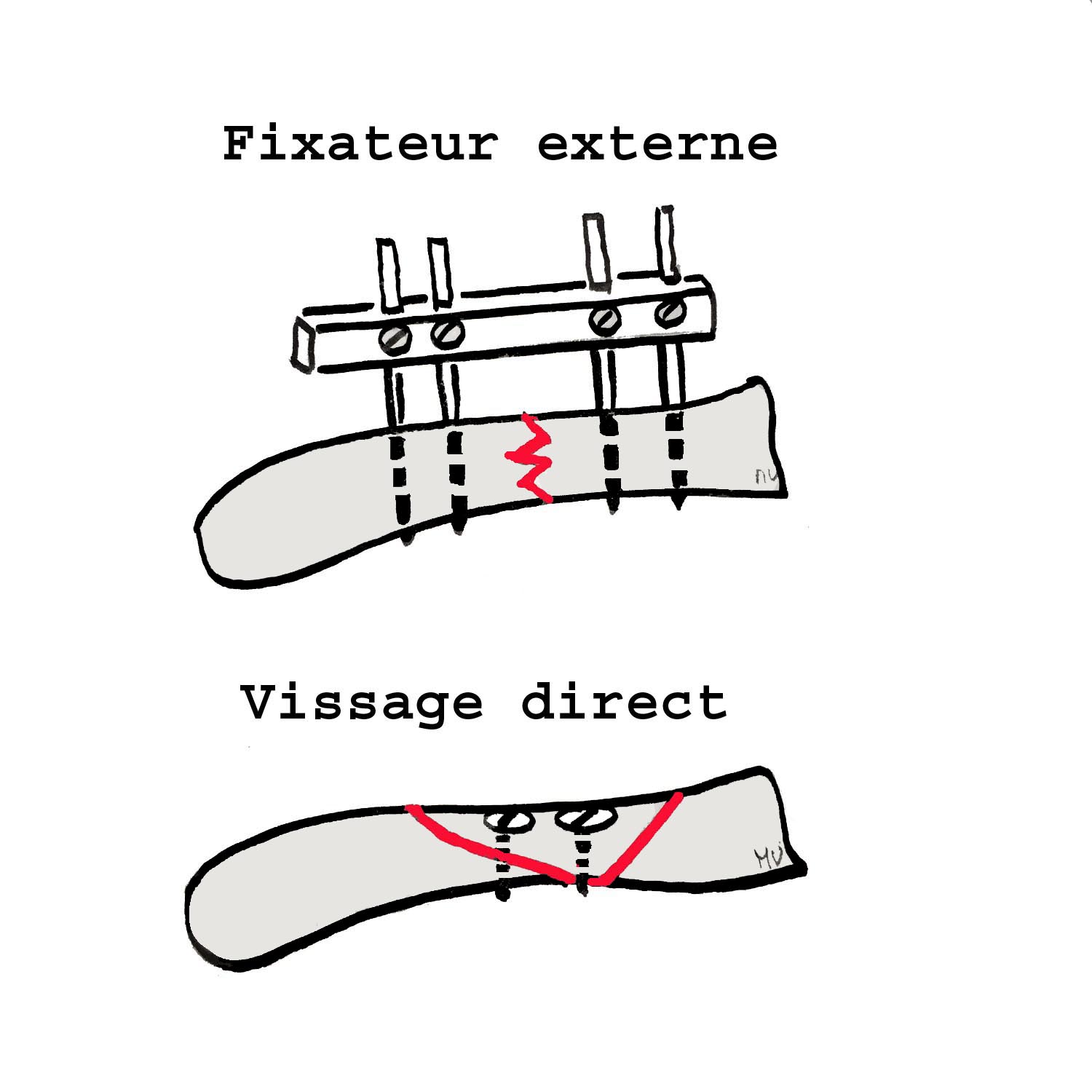
La chirurgie = Il existe plusieurs types de matériels pour fixer un foyer de fracture. Les broches, les fixateurs externes, les vis, les plaques vissées.
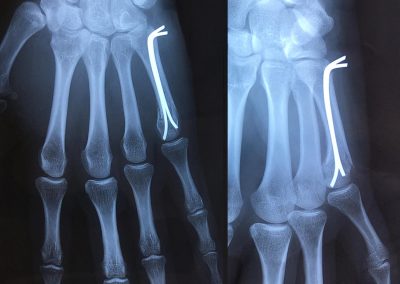
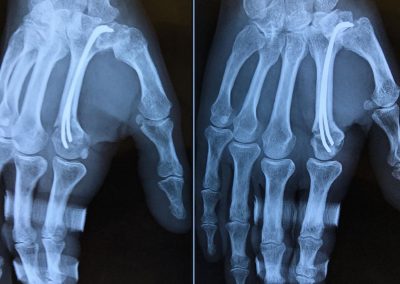
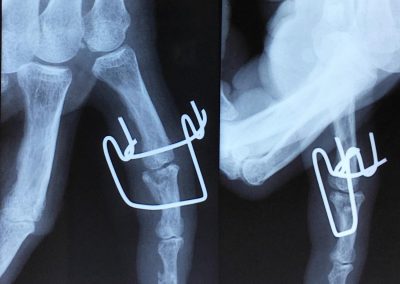
fracture de la tête du 2ème métacarpien
Ostéosynthèse par deux broches centromédullaires qui seront retirées à 45 jours
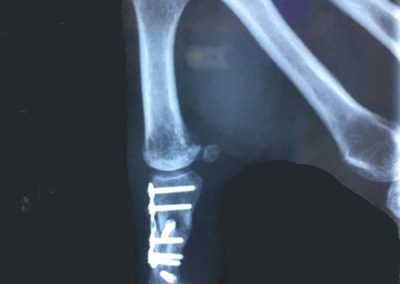
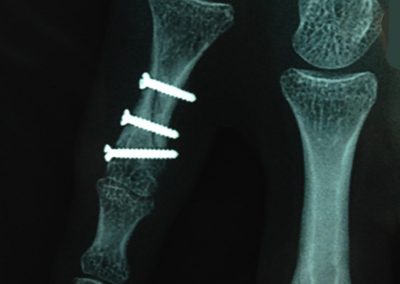
Fracture complexe et comminutive de la 1ère phalange du pouce
Traitement par une plaque vissée et des vis isolées
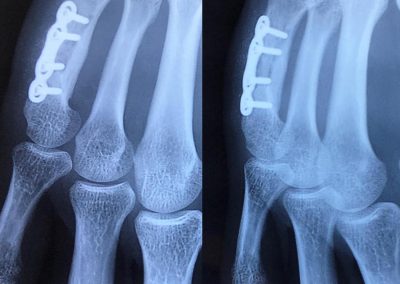
Fracture articulaire et comminutive de la tête de la 1ère phalange du 5ème doigt
Plaque vissée avec greffe osseuse intercalée et vis isolée transversale
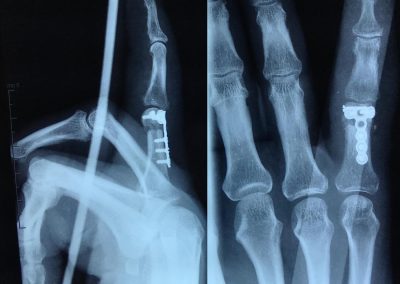
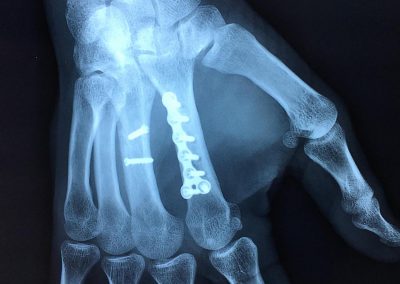
Fractures des 2ème et 3ème métacarpiens
Ostéosynthèse du 3ème métacarpien par vissage direct et du 2ème métacarpien par plaque vissée
- Décision thérapeutique : Le traitement envisagé est toujours expliqué au patient. Celui ci doit comprendre les possibilités thérapeutiques, les risques et les bénéfices attendus. Le patient pourra ensuite choisir le traitement qui lui semble le mieux adapté à sa situation.
La fracture ouverte : c’est certainement le critère le plus important à prendre en compte dans la prise en charge initiale d’une fracture. En cas d’ouverture cutanée on parle alors de fracture ouverte et celle ci nécessite une prise en charge chirurgicale rapide, dans les heures suivant le traumatisme, afin d’éviter une augmentation du risque infectieux. Il faudra dans tous les cas effectuer un parage (excision des tissus traumatisés cutanés et sous cutanés, parfois musculaires) et un lavage antiseptique. On réalise ensuite une fermeture cutanée et une réduction de la fracture. Si une ostéosynthèse est nécessaire et que les dégâts cutanés sont importants on préfèrera stabiliser la fracture par un fixateur externe. Cela évite de mettre du matériel au contact de l’os souillée par le traumatisme ce qui risquerai d’augmenter le risque d’infection osseuse.
Dans la grande majorité des cas la fracture est dite fermée, et la prise en charge peut être réalisée sans perte de chance même plusieurs jours après le traumatisme initial.
Fracture déplacée et fracture instable : réduction et fixation.
Beaucoup d’autres critères vont rentrer en ligne de compte dans la décision thérapeutique tels que : l’age, le coté dominant, les activités professionnelles et sportives, les pathologies du patient.
Risques chirurgicaux : l’infection, l’échec de consolidation osseuse (qui augmente avec le tabagisme), la raideur, l’algodystrophie.
Suivi post opératoire :
un suivi clinique est nécessaire afin de s’assurer que le patient cicatrise correctement et ne présente aucun signes infectieux. Les points de suture sont retirés à 15 jours (3 semaines pour les surjets intradermiques), le pansement doit être refait tous les deux jours jusqu’à cicatrisation complète. Le plus souvent la patient est revu par le chirurgien la semaine qui suis l’intervention puis ensuite régulièrement (3 sem. / 6 sem. / 3 mois) avec des clichés radiologiques. Les radiographies permettent de contrôler l’absence de déplacement secondaire, la consolidation osseuse.
Un arrêt de sport et/ou une rééducation peuvent être nécessaire.
Ablation du matériel : les broches et fixateurs externes sont souvent retirées au bloc opératoire à 6 semaines. Les plaques vissées sont laissées en place 1 an puis retirées. Si le patient est âgé de plus de 60 ans le matériel peut être gardé à vie, cependant le patient peut demander le retrait du matériel si celui ci le gêne.
Dr M.Vercoutère
Mise à jour le 25 juin 2017